
 Recently, Glooko exhibited at ADCES22, the premier annual conference from the Association of Diabetes Care & Education Specialists covering all things diabetes care, education and technology.
Recently, Glooko exhibited at ADCES22, the premier annual conference from the Association of Diabetes Care & Education Specialists covering all things diabetes care, education and technology.
Not only was it refreshing to meet our customers, colleagues and partners again in-person, a key focus of the event was on how to better help patients with diabetes during these changing times.
At the event, our very own registered dietitian and certified diabetes care and education specialist, Bridget Wood, shared during a Center Stage session how people living with diabetes can use the food tracker functionality within the Glooko mobile app to log their daily meals via search, voice capture and barcode scanner. The very handy food database has over 500,000 individual items, including unique regional food items from Germany, the U.K., Spain and France. Wood also highlighted how our mobile app has the capability to simultaneously add multiple lifestyle events, like medication, insulin, exercise and notes, which can be viewed alongside glucose data to reveal trends and patterns.
 Along with Cecelia Health, Glooko presented a case study on how a virtual employee wellness program comprised of our digital health app for people with diabetes and virtual coaching can generate high levels of participation and improve patient outcomes.
Along with Cecelia Health, Glooko presented a case study on how a virtual employee wellness program comprised of our digital health app for people with diabetes and virtual coaching can generate high levels of participation and improve patient outcomes.
During a Coffee Talk, Gene Arnold from Johns Hopkins Medicine and Gary Scheiner from Integrated Diabetes Services participated in a lively discussion with Glooko Chief Medical Officer Dr. Mark Clements. They discussed the clinical challenges faced when trying to educate people with diabetes without accurate data, which Glooko data visualizations to use and how clinicians are incorporating remote patient monitoring and population health management into their practices.
For those that missed it live, watch the conversation below.
MKT-0086

This month, Academy™, a free educational platform Glooko developed in conjunction with the Association of British Clinical Diabetologists (ABCD)/Diabetes Technology Network UK (DTN-UK) and DigiBete, launched a new training module on connected pens used by people with diabetes. This marks the eighth module on the CPD accredited platform for healthcare professionals in the U.K and Ireland to improve their knowledge of diabetes technologies.
The new course educates healthcare professionals on the benefits of connected pens, the different types of smart insulin pens available and how the data generated by these pens can be used in clinical practice to support people with diabetes.
“Smart pens are another emerging tool that can help us get a more complete picture of what is causing the ups and downs that are so frustrating for people living with diabetes,” said Dr. Pratik Choudhary, professor of diabetes, Leicester Diabetes Centre, University of Leicester, UK and chair of DTN-UK. “We’re really pleased to launch the latest course in Academy™ to help support healthcare providers in making the best use of this technology.”
For people with diabetes, connected pens allow accurate and up-to-date recording of the timing and doses of insulin administration. Healthcare teams supporting patients using connected pens are able to gather a more complete picture of their patients’ diabetes therapy and can help understand causes of high or low blood glucose readings. This innovative connected pen technology combined with digital health platforms packed with data, like Glooko, can enable care teams to make informed decisions around insulin dosing for their patients.
“Connected pens are the latest exciting diabetes technology development, designed to enable integration of both glucose and insulin data to facilitate more detailed and informed discussions in the diabetes clinic,” said Dr. Emma Wilmot, consultant diabetologist, University Hospitals of Derby & Burton; founder, ABCD/DTN-UK; and honorary (clinical) associate professor, University of Nottingham.
Healthcare professionals in the U.K. and Ireland who are interested in advancing their knowledge of the latest diabetes technologies can register for Academy™ for free.
MKT-0349 01

Mardi 31 mai, Glooko organisait un webinaire sur le thème « Passage dans le droit commun de la télésurveillance » animé par le Pr. Charles Thivolet, diabétologue directeur et co-fondateur du centre du diabète DIAB-eCARE aux Hospices civils de Lyon. Référentiel de la Haute Autorité de Santé (HAS), modalités de mise en place… Quels sont les points clés à retenir ? Quelles sont les conséquences en pratique ? Où en est-on aujourd’hui ?
LE PARCOURS DU DIGITAL DANS LE DIABÈTE, EN FRANCE
Le programme ETAPES a été précédé par des études cliniques, notamment françaises comme Diabeo® ; puis des études cliniques multicentriques randomisées comme TeleDiab-1 ou TéléSage. Tout ceci a contribué à l’élaboration du programme ETAPES. L’idée était de réfléchir sur des parcours avec cinq maladies chroniques pour la télésurveillance (insuffisance cardiaque, insuffisance rénale chronique, asthme, diabète et arythmie), dans un cadre identique (une population cible, une plateforme répondant à un cahier des charges, des forfaits, un télésuivi ou accompagnement thérapeutique, une évaluation à 6 mois). Les objectifs étaient de réduire le nombre d’hospitalisations, de contrôler et/ou d’améliorer la prise en charge en facilitant l’accès aux spécialistes, d’améliorer la qualité de vie et d’améliorer le soin.
QUE RETENIR DU PROGRAMME ETAPES ?
Les avantages
L’activité de la télésurveillance a été formalisée, et c’est unique en Europe. L’expérimentation a permis la reconnaissance d’une activité de soins comme étant complémentaire à l’offre de soins traditionnels.
Les limites
Il n’y a pas de prise en compte des spécificités des cinq pathologies concernées et certaines ne correspondaient pas parfaitement aux modalités proposées. De plus, il n’y a pas de prise en compte de la charge en soins qui est différente selon les situations (grossesse, adolescence, mise sous pompe…).
Les messages à retenir
-
La télésurveillance est idéale pour maintenir le contact et améliorer le suivi des personnes avec un diabète traité par multi-injections ou par pompe.
-
La pandémie à Covid-19 a accéléré le recours au soin digital avec l’élargissement des critères d’inclusion (suppression du critère HbA1C).
-
La prise en charge multi-professionnelle s’est imposée, avec notamment la reconnaissance de l’apport des diététiciens.
DANS QUELLE MESURE A-T-ON AVANCÉ POUR L’APRÈS ETAPES ?
D’après le référentiel SFD 2022.
Les constats
Le premier est toujours cette difficulté d’accès aux soins spécialisés en fonction de la localisation géographique et de la démographie médicale qui n’est pas forcément adaptée aux chiffres de prévalence du diabète qui augmente (que ce soit le type 2 ou le type 1).
La télésurveillance ne se substitue pas à la prise en charge actuelle mais apporte des bénéfices complémentaires à ce suivi.
Ce qu’il reste à faire
La télésurveillance est critique pour aborder le virage ambulatoire. Il convient de soutenir l’approche multi-professionnelle. Enfin, le référentiel pointe la nécessité d’un libre accès aux données pompes et capteurs qui doivent être inter-opérables, sécurisés, si possible sur la même plateforme, pour le suivi des personnes avec un diabète.
LES ATTENDUS DE LA TÉLÉSURVEILLANCE
Dans les recommandations HAS, il est indiqué que le numérique doit faciliter le travail des professionnels, la coordination, la pertinence ou encore la continuité des soins. Il s’agit clairement d’améliorer la qualité et l’efficience du parcours de soins afin d’améliorer la qualité de vie par la prévention des complications et une prise en charge au plus près du lieu de vie. Pour ce faire, il convient de travailler conjointement avec les organisations professionnelles et les sociétés savantes pour définir des indicateurs pertinents pour le suivi et l’évaluation.
Quels professionnels de santé ?
Les professionnels de santé doivent être formés à la pratique de la télésurveillance et à l’outil numérique. Les infirmières concernées doivent avoir une formation et une expérience d’au moins 12 mois en diabétologie. Au moins un des membres de l’équipe doit avoir une formation ETP (40 h). Les compétences de l’équipe doivent être maintenues par des formations continues.
Quel dispositif médical numérique (DMN) ?
Le DMN doit permettre la collecte de données nécessaires à la réalisation de la télésurveillance, si possible de façon automatique. Il doit pouvoir transmettre les valeurs de glucose et les données relatives à l’insuline. Il doit être en mesure d’émettre des alertes (pas trop, mais significatives : glycémie hors cible, hypoglycémies sévères, données non transmises…). Le dispositif doit par ailleurs transmettre un questionnaire de qualité de vie et permettre la transmission par l’opérateur des données de l’utilisation effective et des résultats d’utilisation en vie réelle à l’Assurance maladie.
Quels patients ?
Les patients éligibles sont :
-
les personnes atteintes d’un diabète de type 1 (DT1) de plus de 12 ans ;
-
les personnes atteintes d’un diabète de type 2 (DT2) traitées sous insuline.
Il y a une volonté de décaler l’ouverture pour le diabète gestationnel, après la fin de l’article 51, et d’avoir une réflexion sur cette pathologie ponctuelle, mais qui nécessite une prise en charge très spécifique.
Concernant les enfants de moins de 12 ans, un travail est nécessaire avec la Société Française d’Endocrinologie et Diabétologie Pédiatrique (SFEDP) et l’Aide aux Jeunes Diabétiques (AJD) pour déterminer les conditions dans lesquelles cette télésurveillance pourrait s’effectuer.
Les conditions de non éligibilité sont l’impossibilité pour le patient ou l’aidant d’utiliser un dispositif médical de télésurveillance, le refus de la part du patient de transmettre ses données, ou encore d’avoir un accompagnement thérapeutique.
Quelle prise en charge ?
Cet aspect reste en discussion. Il est proposé un forfait socle établi pour le suivi d’un patient ayant un DT1, la mise en route d’une insuline basale chez un patient DT2 ou encore le suivi d’un patient DT2 sous multi-injections. Ce à quoi pourrait s’ajouter :
-
un niveau 1 correspondant à la découverte d’un DT1 chez un patient adulte, le suivi d’un traitement par pompe à insuline, le suivi du DT1 chez un patient adolescent, ou encore les situations de déséquilibres transitoires ;
-
un niveau 2 correspondant à l’initiation et le suivi d’une pompe à insuline en boucle semi-fermée, l’initiation d’un traitement par pompe à insuline, la découverte d’un DT1 chez un patient adolescent, le suivi d’adolescents en écarts de soins ou encore la grossesse chez une femme atteinte de diabète. Il s’agit donc de situations où la charge en soins nécessite une reconnaissance du temps multi-professionnel particulier.
En pratique ?
Les organisations souhaitant bénéficier d’un remboursement par l’Assurance maladie pour les activités de télésurveillance devront faire une déclaration auprès de leur Agence Régionale de Santé (ARS).
CONCLUSION
Le programme ETAPES a mis en lumière la nécessité de passer la télésurveillance dans le droit commun.
De plus, les prérequis, les conditions d’éligibilité, de mise en place et d’évaluation ont été fixés. Certains points sont toujours en discussion, notamment les modalités de financement et la prise en compte de la charge en soins. Il s’agirait de trouver un compromis pour ne pas avoir la même rémunération pour la mise en place d’une pompe par rapport à un suivi d’une insuline basale pour un patient DT2 par exemple. En attendant, le programme ETAPES se poursuit.
MKTG-0166-FR-fr 01

Avec ETAPES, les établissements de santé ont pu commencer à expérimenter la télésurveillance dans un cadre organisé, comme c’est le cas au CHU de Reims. Le Pr. Brigitte Delemer, chef du service endocrinologie, diabétologie et nutrition, fait le point sur cette expérience, de sa mise en œuvre à ses résultats.
DEPUIS QUAND UTILISEZ-VOUS LA TÉLÉSURVEILLANCE DANS VOTRE SERVICE ?
Nous avons initié la télésurveillance dans notre service depuis longtemps, environ 3 ans, pratiquement aux débuts de Diabnext™, devenu Glooko XT™ depuis. Une de nos infirmières avait fait un Diplôme Universitaire (DU) de médecine connectée et avait participé au développement de cette solution dans le cadre de son mémoire, ce qui nous avait bien motivés et aidés à la mise en place.
COMMENT CELA SE PASSE EN PRATIQUE ?
Nous disposons, via une plateforme, des données de glycémie et d’insuline rentrées par nos patients et nous pouvons donc réaliser un suivi rapproché, avec leur accord. Nous discutons avec eux sur une messagerie sécurisée pour modifier certains aspects si besoin ou leur donner des conseils. En cas de problème, nous les appelons directement. De plus, un entretien téléphonique pour faire le point est organisé tous les mois. Nous avons actuellement une centaine de patients (diabète de type 1 et 2) qui sont suivis par ce système. En pratique, dans notre service, ce sont les infirmières, dont une Infirmière de Pratique Avancée (IPA) qui se chargent du suivi, sous notre supervision. Cela nécessite une certaine organisation des soins, basée sur une équipe multi-professionnelle.
POURQUOI EST-CE UTILE ?
En tant qu’hospitaliers, nous ne voyons pas souvent les patients en consultation. Quand un changement de traitement est initié, nous avons peu de retour sur comment cela se passe. Le télésuivi, dans le cadre du programme ETAPES actuellement, permet clairement un suivi de meilleure qualité avec des contacts beaucoup plus fréquents, même s’ils peuvent être courts. De plus, le dispositif propose des alertes qui nous indiquent très rapidement l’apparition d’une anomalie et nous permettent d’agir vite. Cela permet par ailleurs de bénéficier de temps d’éducation et d’auto-formation réguliers qui sont très importants. Finalement, les patients se déplacent moins, mais ils sont mieux suivis.
AVEZ-VOUS OBSERVÉ DES AMÉLIORATIONS D’OBSERVANCE ET D’EFFICACITÉ ?
Oui, clairement. J’observe un bien meilleur équilibre glycémique et une bien meilleure connaissance de la pathologie quand les patients ont bénéficié du programme ETAPES. Quand les patients connaissent bien leurs infirmières, ils sont en contact régulier avec elles et les résultats sont très bons. Il s’agit d’un accompagnement beaucoup plus étroit. S’agissant le plus souvent de patients déséquilibrés en termes glycémiques, chez qui une modification thérapeutique a été mise en place, c’est une excellente chose qu’ils soient suivis de près.
ET LE PASSAGE EN SOINS COURANTS ?
J’y suis clairement favorable, car c’est un outil formidable.
Un des aspects à réfléchir également est « où est-ce qu’on s’arrête ? », c’est-à-dire : chaque patient a-t-il besoin du même niveau de suivi ? Le suivi doit-il être aussi serré pour un patient diabétique de type 1 avec des glycémies qui bougent tout le temps que pour un patient qui vient d’avoir un changement de traitement ?
UN TÉLÉSUIVI QUI PEUT S’ADAPTER EN PÉRIODE ESTIVALE ?
Le télésuivi n’est pas un fardeau qui s’ajoute au fardeau de la maladie, au contraire, il s’agit de l’alléger. Bien évidemment, si le patient souhaite faire une pause pendant les vacances, c’est possible, mais l’idéal est de pouvoir en discuter ensemble et peut-être de négocier une adaptation selon son rythme estival, car le diabète ne fera pas de pause. Nous sommes là pour rendre service à nos patients, pour les accompagner et les aider à vivre au mieux avec leur maladie. En ce sens, la télésurveillance est un très bon outil, même pendant les vacances.
MKTG-0166-FR-fr 01

As befitting for the largest conference focused on diabetes care management, one of the hot topics at the American Diabetes Association (ADA)’s 82nd Scientific Sessions was about improving clinical workflows.
With the rise of telehealth and remote patient monitoring by healthcare providers due to the COVID-19 pandemic and work burnout afflicting providers and healthcare staff alike, there was a lot of discussion on how technology can help.
During Glooko’s Product Theater at the world premier event for diabetes, Carla Demeterco-Berggren, M.D., Ph.D., director of quality of the diabetes clinic at Rady Children’s Hospital in San Diego, shared how adopting the Glooko Enterprise solution led to a drastic improvement in their operational efficiencies. She discussed the time savings, increased satisfaction and how the flow of structured data into their EHR system supports ongoing research and quality improvement initiatives.
In addition, Glooko Chief Medical Officer Mark Clements, M.D., Ph.D. shared the latest clinical evidence demonstrating the improvement in clinical outcomes for patients with diabetes through our connected care company’s remote patient monitoring platform and mHealth app.
For those that missed it live, watch the presentation and discussion that followed it below.
This is not part of the 82nd Scientific Sessions as planned by the American Diabetes Association®. This content is neither sponsored nor endorsed by the American Diabetes Association®. This content does not qualify for continuing medical education (CME) credit.
MKT-0367 01

Après avoir été expérimentée entre 2014 et 2021 via le programme ETAPES, la télésurveillance médicale va être généralisée. Son remboursement de droit commun est prévu dans le cadre de la loi de financement de la sécurité sociale. Pour accompagner les industriels et les professionnels de santé dans cette évolution, la Haute Autorité de Santé (HAS) a publié des référentiels dans plusieurs pathologies chroniques, notamment dans le diabète.
TÉLÉSURVEILLANCE : DES BÉNÉFICES PARTAGÉS
Principe
La télésurveillance facilite le suivi médical : elle permet aux professionnels de suivre et d’interpréter les données à distance et, le cas échéant, d’adapter les traitements et la prise en charge. Ce suivi à distance peut détecter rapidement une aggravation de l’état de santé du patient.
Les effets attendus
La télésurveillance présente des avantages à la fois pour les patients, les aidants et les professionnels de santé que ce soit en termes d’accessibilité et d’organisation, mais aussi en termes de qualité et de sécurité des soins.
TÉLÉSURVEILLANCE : LES RÉFÉRENTIELS DE LA HAS
Des référentiels co-construits et précis
Les référentiels publiés en début d’année par la HAS ont été construits après consultation des organisations professionnelles médicales et paramédicales, des associations de patients, des organisations syndicales (représentant les industriels, prestataires de services et distributeurs de matériels). Ils s’appuient sur le cahier des charges en vigueur dans ETAPES et tiennent compte des articles législatifs de la Loi de financement de la sécurité sociale pour 2022. Chacun des référentiels couvre l’ensemble des éléments nécessaires à la télésurveillance médicale. Il définit les conditions de prescription, les spécifications techniques minimales requises pour les DMN et accessoires de collecte, les conditions de distribution et d’utilisation, les professionnels impliqués et leur qualification, l’organisation, les dispositions minimales nécessaires pour assurer la qualité des soins et le suivi de son utilisation.
Des référentiels évolutifs
Au-delà de la publication des premiers référentiels, d’autres travaux sont à venir, notamment la définition d’indicateurs pour l’évaluation des résultats en vie réelle. Par ailleurs, les organisations professionnelles sont encouragées à réaliser des études complémentaires afin de faire évoluer les référentiels dans le temps (indications, conditions d’utilisation, indicateurs de suivi…).
LES AJUSTEMENTS PAR RAPPORT À ETAPES
Des ajustements et ajouts par rapport au cahier des charges ETAPES ont été effectués. Les référentiels introduisent notamment de nouvelles fonctionnalités requises, impliquant un délai de mise en conformité pour les fournisseurs.
Indications et conditions de prescription
Les critères d’éligibilité ont été élargis et ne se limitent plus aux patients nouvellement diagnostiqués ou déséquilibrés de manière chronique. Ainsi, pour être éligible, le patient doit présenter un diabète de type 1 et être âgé de plus de 12 ans, ou présenter un diabète de type 2 traité sous insuline. Cependant, le patient (ou ses aidants) ne doit pas être dans l’impossibilité physique ou psychique d’utiliser le dispositif médical numérique (DMN) de télésurveillance médicale et/ou ses accessoires et ne doit pas refuser la transmission des données nécessaires et l’accompagnement thérapeutique. Concernant les pathologies associées incompatibles (comme la dialyse chronique ou encore l’insuffisance hépatique) dans ETAPES, il appartient désormais au prescripteur de décider au cas par cas. Par ailleurs, la réévaluation en vue d’un renouvellement a été abaissée à 3 mois. Dans tous les cas, le recours à la télésurveillance doit être une décision partagée entre le patient, libre et éclairé, et son médecin et implique nécessairement la fourniture d’une DMN de télésurveillance et de ses accessoires ainsi qu’une surveillance médicale définie.
Spécifications techniques du dispositif médical numérique et distribution
Au-delà de la publication des premiers référentiels, d’autres travaux sont à venir, notamment la définition d’indicateurs pour l’évaluation des résultats en vie réelle. Par ailleurs, les organisations professionnelles sont encouragées à réaliser des études complémentaires afin de faire évoluer les référentiels dans le temps (indications, conditions d’utilisation, indicateurs de suivi…).
Qualification des professionnels
Au-delà de la formation théorique à la télésurveillance médicale, le référentiel précise que tous les professionnels de santé impliqués doivent être formés à l’utilisation du DMN (accessoires compris) et être capables de différencier les artéfacts des alertes cliniques véritables. Une formation préalable à l’éducation thérapeutique est souhaitable pour au moins un des membres de l’équipe.
Accompagnement thérapeutique
Des séances, présentielles ou à distance, d’accompagnement thérapeutique entre le patient et les professionnels de santé, sont requises au moins une fois par mois jusqu’au premier renouvellement ; la fréquence doit ensuite être adaptée selon les cas.
UN WEBINAIRE EXCLUSIF ANIMÉ PAR LE PR CHARLES THIVOLET
Pour en savoir plus, visionnez le replay du webinaire « Passage dans le droit commun de la télésurveillance » animé par le Pr. Charles Thivolet (Lyon). Au travers de ce webinaire, il propose un point rapide sur le programme ETAPES et passe en revue le référentiel de la HAS relatif aux patients atteints de diabète.
MKTG-0152-FR-fr 01

Il est indéniable que la télémédecine présente aujourd’hui des avantages pour les patients comme pour les professionnels de santé, et particulièrement dans le cadre des maladies chroniques. En témoignent les conclusions tirées de l’expérimentation du programme ETAPES qui aboutit cette année à la généralisation de la télésurveillance médicale et à son remboursement de droit commun. Pour mieux comprendre, le Pr. Charles Thivolet et le Dr. Mark Clements ont présenté un état des lieux sur la question et les perspectives à venir lors d’un symposium organisé au congrès ATTD à Barcelone en avril.
CONTEXTE À PLUSIEURS VITESSES
Événement déclenchant
De la contrainte à la praticité, le soin digital a profité du Covid-19 pour prendre place dans l’arsenal thérapeutique des patients atteints de diabète. En France, la télémédecine a montré qu’elle pouvait accompagner les patients en dehors des structures de soin, permettant ainsi d’endiguer certains manques du système de santé.
Ce contexte a ainsi été le levier d’une ouverture d’une télémédecine régulée aux patients à haut risque, dont les personnes atteintes de diabète, qui ont pu bénéficier du remboursement de la téléconsultation (qui sont passées de 10 000 par semaine à 1 000 000) et du remboursement des soins infirmiers et des nutritionnistes.
Quelques chiffres
Il est tout d’abord intéressant de se pencher sur les résultats de l’étude SAGE qui présente des données observationnelles précieuses sur les comportements et les profils des patients diabétiques de type 1. L’étude montre ainsi que les systèmes de mesure du glucose en continu sont les dispositifs les plus utilisés en France avec 75,7 % d’utilisation parmi les autres dispositifs (les glucomètres sont les plus utilisés au niveau mondial). Elle montre également que, pour 57 % des participants, l’ajustement des doses d’insuline est mené par le patient et que 73 % suivent une insulinothérapie basale. De plus, bien que conséquent et en constante amélioration, l’arsenal thérapeutique ne permet pas encore un assez bon contrôle de la glycémie et l’étude soulève l’importance d’améliorer les objectifs d’HbA1c.
Lacunes
Bien qu’aujourd’hui la population diabétique française soit équipée de dispositifs connectés de télétransmission, et que l’accès à la technologie se démocratise, on observe, à contre-courant, une performance en demi-teinte. Un trop mauvais ajustement de l’insuline au quotidien, un manque d’éducation thérapeutique, et un fardeau thérapeutique non négligeable qui pourrait entraîner une mauvaise adhérence et observance, freinant ainsi l’exploitation des données télétransmises, sont en cause. Enfin, le manque de coordination et d’homogénéité dans l’utilisation des plateformes et des dispositifs connectés induit une moins bonne cohérence des protocoles.
Toutes ces données vont en faveur du développement de la télésurveillance, à l’avantage du patient comme des professionnels de santé, comme en témoigne d’ailleurs l’expérience ETAPES.
ÉTA(PES) DES LIEUX
Le programme
Déployé entre 2014 et 2021 à visée d’amélioration de la prise en charge, le programme ETAPES a inclus des patients DT1 et DT2, dont un grand nombre durant le confinement. Il fait état de bénéfices marqués de la télésurveillance, pour les patients comme pour les professionnels de santé, dans la prise en charge du diabète. Le programme cible cinq maladies chroniques pour l’expérimentation et la mise en place de la télésurveillance : insuffisances cardiaque, rénale, respiratoire, diabète et prothèses cardiaques implantables. La télémédecine est ici expérimentée à visée de réduction des taux d’hospitalisation, d’amélioration du contrôle de la maladie et de la qualité de vie, ainsi que de la mise à disposition d’un réseau de spécialistes. Le coût de la mise en place serait porté majoritairement par les dispositifs électroniques. La Haute Autorité de Santé (HAS), quant à elle, a délivré ses recommandations quant à la télésurveillance médicale des patients atteints de diabète, en collaboration avec les sociétés savantes.
Accessibilité et synergie
D’ici 5 ans, plus de 50 % des patients DT1 auront un dispositif intelligent qui pourra s’inscrire dans la prise en charge 2.0 incluant la télésurveillance. Ainsi, afin d’accompagner cette transition, il sera nécessaire d’assurer l’accessibilité aux données et la connectivité des interfaces (mobiles, ordinateur), de former le personnel nécessaire tant pour le suivi que pour l’accompagnement des patients, et de trouver comment se réorganiser avec les ressources humaines et matérielles disponibles.
De même, l’expansion de la télésurveillance nécessitera la synergie des différents acteurs de la santé : HAS, Sécurité sociale, Direction Générale de l’Offre de Soins (DGOS) et Agence du Numérique en Santé (ANS) afin de garantir sécurité, interopérabilité, accessibilité, limites cliniques et optimisation des parcours coordonnés.
L’exemple de DIAB-e Care
Le centre DIAB-e Care illustre parfaitement l’organisation remaniée autour de la télémédecine. Il propose ainsi un modèle intéressant pour la conversion au soin digital.
Lire l’article Congrès de la SFD 2022 – Télé-accompagnement du Diabète : L’exemple du Centre Diab-eCare
PERSPECTIVES FUTURES
La pierre angulaire du changement sera la technologie. C’est en effet grâce à l’intelligence artificielle (IA), impulsée par le machine learning, que la “thérapeutique digitale” se concrétisera. Elle se révèle particulièrement pertinente dans le contrôle de la glycémie ou le repérage des patients à risque, par exemple et, plus globalement, dans l’interprétation des données.
Le suivi de l’HbA1c
Si l’on prend l’exemple du suivi de l’HbA1c, qui représente, en cumulé, une quantité très importante de données. Si l’interprétation finale ne saurait se passer de l’expertise humaine, l’IA pourrait-elle aussi intervenir pour livrer une “pré-interprétation” utile aux médecins ? Ainsi, grâce à un arbre décisionnel, géré par des médecins, l’IA pourrait être capable de livrer des prédictions sur 3 mois quant à l’augmentation de l’HbA1c. Cette donnée pourra alors servir de seuil d’alerte automatique ou d’élément de réflexion pour les médecins. De même, ce système pourrait également profiter aux patients, dans une démarche d’autosurveillance et d’auto-réajustements. Pour concevoir un tel outil (design JITAI), de nombreuses données seront nécessaires, allant de l’HbA1c aux variations du taux de sucre, le sommeil, l’activité, la fréquence cardiaque, la météo, etc.
Exemple de processus décisionnel avec l’aide de l’IA
Prise de données (dispositifs) → Ajout à la base de données (utilité épidémiologique et pour le machine learning) → Arbre décisionnel → Mise en place d’alerte-patient → Interactions avec le patient → Notation des alertes par le patient pour améliorer l’algorithme (théorie des nudges) → Amélioration d’un outil personnalisé par le patient et interactivité avec les autres applications de santé.
CONCLUSION
La réussite du programme ETAPES a confirmé l’intérêt de la télémédecine, via la télésurveillance, le télésoin ou encore la télétransmission, pour la prise en charge médicale. Elle permettra d’améliorer, par une approche différente, la pratique et le soin, et replacera le patient plus aux commandes de sa maladie.
Cette transition fera naître de nouveaux besoins en outils et plateformes, mais surtout en personnels formés et dédiés ; elle impliquera la nécessité de l’accessibilité, l’homogénéisation et l’interopérabilité.
La question des financements pour les professionnels de santé qui, nous le savons, devront soit bénéficier d’un réel temps dans leur pratique pour intégrer la télémédecine, soit devront y être dédiés, reste en suspens.
MKTG-0152-FR-fr 01

Au travers d’un atelier, Pr Charles Thivolet, diabétologue, directeur et co-fondateur du centre, Sophie Brunot, infirmière coordinatrice et responsable des programmes d’éducation thérapeutique et Florence Authier, diététicienne, ont décrit le quotidien du centre DIAB-eCARE permettant de mieux appréhender l’apport du télé-accompagnement dans le suivi du diabète. Ce fut également l’occasion de présenter les principaux messages de l’étude en vie réelle d’une solution numérique chez des patients traités par insuline.
UTILISATION D’UNE SOLUTION NUMÉRIQUE : RÉSULTATS EN VIE RÉELLE
Des critères d’inclusion clairs
Cette étude, menée par Ronan Roussel et al. et soutenue par Novo Nordisk et Diabnext, avait pour critères d’inclusion l’utilisation de Diabnext™, désormais connue sous le nom de Glooko XT™, chez des patients adultes souffrant de diabète de type 1 (DT1) ou 2 (DT2) traités par injections d’insuline (hors pompe à insuline) et inscrits dans le programme ETAPES. Les données ont été récoltées entre le 1er juin 2019 et le 26 avril 2021.
Un traitement optimisé
Les résultats montrent une amélioration de l’équilibre glycémique, une optimisation du traitement par insuline, l’importance du télé-accompagnement du diabète. En effet, parmi les patients avec DT1 qui relevaient d’ETAPES (39,1 %) et disposant de mesures au moins 70 % du temps, le temps dans la cible (70-180 mg/dl) est passé en moyenne de 12 h (médiane 11 h) à 12,4 h (médiane 12,7 h). Une amélioration un peu plus importante (+1,5 versus +0,4 h) a été observée chez les patients DT2 (multi-injections). Sur la même période (6 mois), les doses d’insuline rapide administrées ont augmenté de 1,5 % (DT1) et de 11,1 % (DT2) et les doses d’insuline lente de 3,2 % (DT1), de 17,8 % (DT2 basale) et 9,7 % (DT2 multi-injections). Par ailleurs, les échanges par messagerie avec l’équipe ont été maintenus chez plus de 50 % des participants à plus de 15 mois.
 DIAB-eCARE : UN CADRE INHABITUEL “HORS LES MURS”
DIAB-eCARE : UN CADRE INHABITUEL “HORS LES MURS”
DIAB-eCARE est un centre ambulatoire spécialisé dans le DT1 en interface avec les services des Hospices civils de Lyon (HCL), du Groupement hospitalier de territoire (GHT) et les médecins libéraux.
Une place centrale pour le télésuivi
Le centre propose un “soin digital” avec une forte intégration technologique via des outils connectés. Une plateforme de télésuivi permet au personnel médical et paramédical d’interagir. La plateforme Diabnext™, désormais connue sous le nom de Glooko XT™, y est en place depuis septembre 2019, d’abord avec une IDE, puis, suite à l’accélération des inclusions en raison notamment de la crise sanitaire, une diététicienne a rejoint l’équipe ce qui a permis d’intensifier le suivi en introduisant des conseils en comptage des glucides par l’envoi de photos. Ce télésuivi des patients traités par pompe à insuline permet notamment d’aider à ajuster le débit de base, d’aider au calcul de la dose repas et d’anticiper les effets de l’activité physique. Il s’agit de réduire la variabilité glycémique en privilégiant les discussions avec le patient et l’infirmière référente : réaliser des injections avant le repas, montrer la cinétique de l’insuline pour amener le patient à ne pas faire de corrections dans les 3h qui suivent le repas, et décrire la quantité et le type de glucides consommés en cas d’hypoglycémie.
Une organisation centrée autour du patient
L’équipe qui le compose est multi-professionnelle, formée à l’éducation thérapeutique et à la spécialité. Son organisation est centrée autour du patient avec une forte mobilisation paramédicale et une simplification des processus. L’accueil des patients, unique, y est personnalisé. Selon les situations, les patients sont reçus, à partir de 10 ans, en consultation médicale (pédiatrie, transition ou adulte) et en entretien IDE et/ou diététique en vue d’un programme d’ETP, d’un article 51 et/ou de l’inclusion à un programme de télésuivi. Les programmes d’éducation thérapeutique sont organisés en groupe ou en individuel, en présentiel ou en visio. Ils sont animés par des infirmiers, des diététiciennes, des enseignants en activité physique adaptée et des médecins. Une prise en charge avec un psychologue peut être mise en place.
L’importance de la diététique dans le télésuivi
Le soin diététique permet d’analyser l’effet de la composition des repas grâce aux courbes de glycémies et aux photos, de guider les patients sur l’adaptation des doses aux repas en fonction de la composition en glucides, lipides et fibres et de les accompagner vers un équilibre alimentaire.
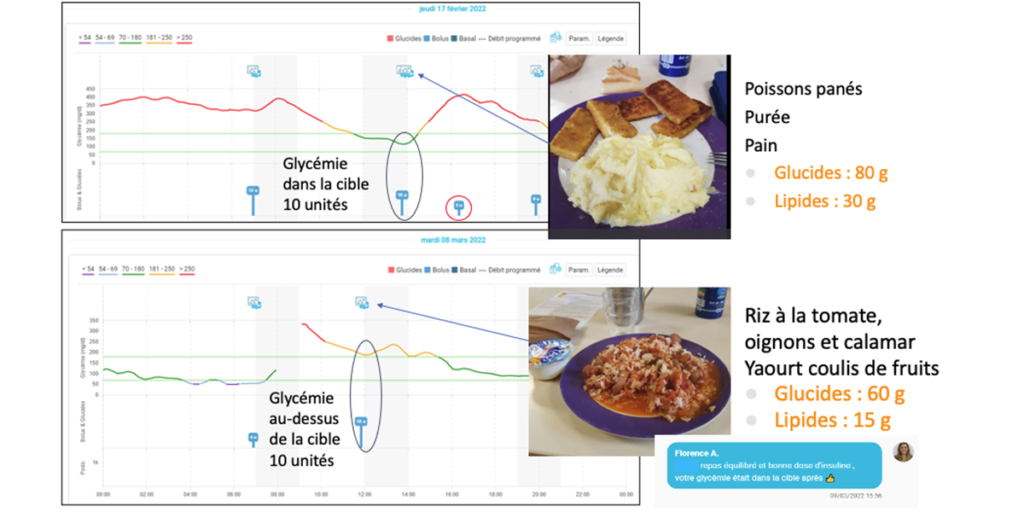
Pour en savoir plus : www.diab-ecare.fr.
MKTG-0136-FR-fr 01

La boucle fermée était à l’honneur cette année au congrès de la SFD, avec de nombreuses communications et interventions qui lui étaient consacrées. Alors que des dispositifs sont enfin disponibles et que les remboursements arrivent progressivement, faisons le point sur cette formidable innovation thérapeutique qui va faciliter la vie de millions de patients diabétiques à travers le monde.
La boucle fermée est désormais une réalité pour les patients diabétiques de type 1, après plus de 50 ans d’attente, de recherche et de progrès.
L’INSULINOTHÉRAPIE : UNE CHARGE MENTALE CONSÉQUENTE
L’insulinothérapie, indispensable aux patients diabétiques de type 1, pèse lourd sur sa charge mentale : détermination des doses en fonction de la glycémie, des repas, de l’activité physique, du stress, organisation pratique… Il s’agissait donc de trouver des dispositifs automatisés afin d’obtenir un bon contrôle glycémique.
LES DÉBUTS DE LA BOUCLE FERMÉE
Après les “pancréas artificiels” par voie intraveineuse, encombrants, les pompes à insuline portables par voie sous-cutanée, l’objectif était de concevoir des dispositifs miniaturisés utilisant les mesures d’un capteur de glucose inséré sous la peau. Les premiers essais en ambulatoire ont été lancés au début des années 2010 après le succès des essais menés à l’hôpital et en environnement contrôlé. Les dispositifs se sont montrés surs et efficaces en vie réelle avec de bons résultats : maintien de la glycémie à des taux proches de la normale, réduction du temps passé en hypoglycémie et en hyperglycémie, amélioration de la qualité de vie…
TROIS DISPOSITIFS DISPONIBLES EN FRANCE
Trois systèmes ambulatoires d’insulinothérapie automatisée sont actuellement disponibles pour les adultes mais aussi pour les adolescents et les enfants selon les cas.
-
Medtronic MiniMed 670G a été le premier système en boucle fermée à être approuvé et lancé sur le marché américain en 2017, puis mis à disposition pour des essais en France en 2019. Il a été optimisé avec Medtronic MiniMed 780G.
-
Tandem Control-IQ est expérimenté en France depuis 2018, puis approuvé et commercialisé aux États-Unis en décembre 2019.
-
Diabeloop, élaboré par une société française, utilise un algorithme fondé sur la prédiction glycémique associé à un module de sécurité sur la dose d’insuline administrée par unité de temps. Il est disponible en soins courants en France depuis 2021.
ÉDUCATION THÉRAPEUTIQUE ET TÉLÉSURVEILLANCE INDISPENSABLES
L’automatisation ne concerne que l’ajustement des besoins de base et demande l’intervention des utilisateurs pour les variations glycémiques rapides attendues (prises alimentaires, activité physique…). L’éducation des patients (et de son entourage) est ainsi indispensable pour une utilisation efficace et en toute sécurité. Il convient de mettre en place une formation à l’initiation mais aussi une éducation thérapeutique à l’utilisation du dispositif et à la gestion du diabète avec boucle fermée. Par ailleurs, la télésurveillance est également indispensable pour accompagner à distance l’utilisateur et permettre un suivi optimal. Éducation et télésurveillance ont pour objectifs de permettre aux patients d’accéder, en toute sécurité, aux bénéfices optimaux médicaux et de qualité de vie.
MKTG-0136-FR-fr 01

Au-delà des retrouvailles après 2 années entièrement digitalisées, cette édition 2022 du congrès annuel de la SFD a réservé une grande place aux avancées technologiques, thérapeutiques ainsi qu’à l’e-santé. Ce fut l’occasion pour nos partenaires de présenter leurs innovations en termes de capteurs, de pompes, de stylos à insuline, de boucles… dont vont pouvoir bénéficier les patients diabétiques.
LES STYLOS À INSULINE
NovoPen® 6 et NovoPen Echo® Plus
Deux nouveaux stylos à insuline connectés sont disponibles pour les patients vivant avec un diabète : NovoPen® 6 et NovoPen Echo® Plus. Ces deux dispositifs réutilisables et rechargeables sont d’ores et déjà compatibles avec les applications Glooko® et Glooko XT™, anciennement Diabnext™. Pour les équipes soignantes cela signifie avoir accès aux données de leurs patients diabétiques combinant ainsi glycémie, mesure de la glycémie en continue (CGM) et doses d’insuline, même depuis un stylo à insuline.

LES CAPTEURS
Dexcom® ONE
Le nouveau capteur Dexcom® ONE est un nouveau système de surveillance continue de glycémie facile à utiliser. Il surveille en continu les niveaux de glucose et envoie les valeurs en temps réel, sans fil, à un smartphone compatible via l’application mobile Dexcom® ONE ou un récepteur. L’interface utilisateur a été spécialement conçue pour être ergonomique, affichant des flèches de tendance montrant la vitesse et la direction des niveaux de glucose. Le système offre par ailleurs la possibilité de personnaliser des alertes afin d’éviter les événements hyperglycémiques et hypoglycémiques. Ce nouveau dispositif viendra élargir la gamme qui comprend déjà le Dexcom® G6 CGM et le Dexcom® G7 CGM, qui vient d’obtenir le marquage CE. Il convient aux personnes atteintes de diabète de type 1 ou de type 2 sous insulinothérapie intensifiée.

GlucoMen® Day CGM
GlucoMen® Day CGM est un système de mesure du glucose en continu, sans aiguille d’insertion, portable pendant 14 jours, et qui affiche une nouvelle mesure de glucose toutes les minutes directement sur un smartphone. GlucoMen® Day CGM permet à son utilisateur de personnaliser plusieurs alertes, dont des alarmes prédictives de baisse ou de hausse du glucose. Les statistiques et les graphiques, affichés sur l’application GlucoMen® Day, peuvent être partagés en temps réel avec les membres de la famille et les soignants. Les médecins peuvent ainsi suivre leurs patients à distance et personnaliser leurs thérapies. Conçu pour être respectueux de l’environnement, plusieurs éléments du système GlucoMen® Day CGM peuvent être utilisés pendant 5 ans. Le système est disponible dans toute l’Europe.
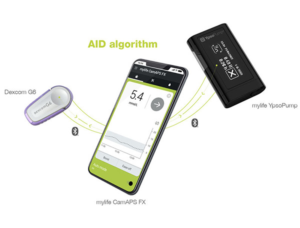
LES BOUCLES
mylife CamAPS FX
Au cours du premier semestre 2022, le dispositif CamAPS FX sera disponible pour le système mylife YpsoPump, dans certains pays d’Europe, pour s’étendre d’ici 2023. Les patients pourront alors connecter mylife YpsoPump avec l’application mobile pour Android mylife CamAPS FX, permettant de prendre en charge l’administration d’insuline. L’application mobile mylife CamAPS FX ajuste automatiquement l’administration sur la pompe à insuline en fonction des mesures de taux glucose du capteur Dexcom® G6. Elle est personnalisable, apprend constamment et s’adapte rapidement à l’évolution des besoins. Elle intègre les variations quotidiennes et diurnes et compense les surdosages ou les sous-dosages lors des bolus repas. Si un utilisateur surestime ou sous-estime systématiquement ses glucides, l’algorithme effectue l’ajustement d’insuline en conséquence pour prévenir les risques d’hypoglycémie et d’hyperglycémie.
LES POMPES
TouchCare®
La pompe TouchCare® dans sa version nano a obtenu un avis favorable de la HAS le 15 février et est en attente d’un remboursement pour le second semestre 2022. Il s’agit d’une pompe patch à insuline miniaturisée, sans tubulure externe, très légère*. Le réservoir peut être porté jusqu’à 3 jours. Elle est indiquée pour l’administration sous-cutanée continue d’insuline, à des taux fixes et variables, chez les patients insulinodépendants à partir de 2 ans. Elle se télécommande à l’aide d’un gestionnaire personnel de diabète (PDM pour Personal Diabetes Manager) ou à partir d’une application mobile (EasyPatch®). Cette pompe fournit aux patients et aux professionnels de santé un accès complet aux données en temps réel ou de manière rétrospective. *Dimensions : 40,5 mm x 31,5 mm x 11,5 mm – Poids : 13,8 g (sans insuline)

Wellion® Micro-Pump
Le système Wellion® Micro-Pump est composé de deux parties : une pompe à insuline sans tube et un assistant de diabète portable (PDA). Petite et plate, la pompe est discrète et peut être fixée sur différentes parties du corps selon les besoins et/ou la tenue du patient (ex. ventre, haut du bras, cuisse, bas du dos, …). Le bouton Quick Bolus permet une administration d’insuline directement sur la pompe. Grâce à un lecteur intégré, le PDA, sans fil, permet un contrôle à tout moment de la glycémie et un recueil des données importantes. Il propose également un calcul des bolus à injecter. Munie d’une batterie rechargeable, la pompe peut être utilisée jusqu’à 4 ans. Seuls le set de perfusion et le réservoir doivent être remplacés régulièrement. La Wellion® Micro-Pump permet un dosage d’insuline à partir de 0,025 U.

MKTG-0136-FR-fr 01
